
Santé connecté
Dominique Pon : pour un numérique "humaniste, citoyen et éthique"
Nous avons rencontré le directeur général de la clinique Pasteur à Toulouse et responsable de la transformation numérique en santé du plan "Ma santé 2022".

Santé connecté
Nous avons rencontré le directeur général de la clinique Pasteur à Toulouse et responsable de la transformation numérique en santé du plan "Ma santé 2022".
Mon premier ? C’est que c’est un pays formidable avec des gens fantastiques ! Partout où nous sommes allés, on a rencontré des héros du quotidien, des gens qui ont réussi à déployer des outils et des usages en matière de numérique à bout de bras, que ce soit des start-up, des éditeurs, des professionnels de santé, des hôpitaux, des Ehpad, des plateformes d’appui… On a vu de belles histoires et de belles réussites dans toutes les régions. On a aussi été marqué par l’adhésion de tous ces acteurs à la vision qu’on proposait. Tout le monde était d’accord avec le modèle, la vision et les valeurs qu’on souhaite aujourd’hui mettre en place. Pourquoi ? Parce qu’il y avait, en fait, plusieurs petites initiatives un peu partout en France mais sans une vision suffisamment claire, forte et volontariste portée par les pouvoirs publics. Sans une doctrine commune et partagée, on accorde certes une liberté aux acteurs, mais le numérique étant si complexe et technique, on a fini par fragmenter toute la e-santé en France : beaucoup ont développé des logiciels, mais qui ne communiquent pas entre eux. Quelqu’un doit donc définir, au niveau national, les valeurs et la vision à mettre en place. Et ce rôle revient aux pouvoirs publics.
La feuille de route du numérique en santé s’inspire de la façon de gouverner une ville (voir ci-dessous). Dans une ville, c’est la mairie ou la collectivité qui définit le code d’urbanisme, délivre les permis de construire, et supervise les communs : les routes, les ponts, le tout-à-l’égout, l’électricité… Et les promoteurs ou les habitants se lancent dans la construction en respectant ce code d’urbanisme. On leur dit : on vous délivre les permis, mais c’est vous qui créez votre maison selon vos usages et vos besoins. Tout cela peut sembler simple, mais, depuis vingt ans, le numérique en santé, c’est l’inverse. Car tous les acteurs font leurs routes et leur code d’urbanisme, ils râlent en raison du manque de communication entre leurs outils, des ruptures dans le parcours de soins… Et les pouvoirs publics, qui ne s’occupent pas encore des services de base, compensent, de temps en temps, en construisant un outil ou un logiciel. Mais ce n’est pas leur rôle ! La mission des pouvoirs publics est de construire les fondations et les règles – la politique de sécurité des données, le cadre d’interopérabilité, par exemple – et de les rendre obligatoires. Le gouvernement bâtit les routes et les ponts, soit les identifiants en santé, les annuaires, la messagerie sécurisée, un outil de prescription national et un dossier médical… Et les acteurs vont s’appuyer sur ce cadre commun national, fourni gratuitement, et créer des logiciels, répertoriés sur des plateformes, à la manière des stores. C’est l’État-plateforme qui va délivrer les permis et décidera qui sera, ou non, dans ces stores en fonction de divers critères : le respect de l’éthique, l’intérêt collectif, la charte déontologique, une cohérence technique qui permet de s’ouvrir aux autres logiciels…
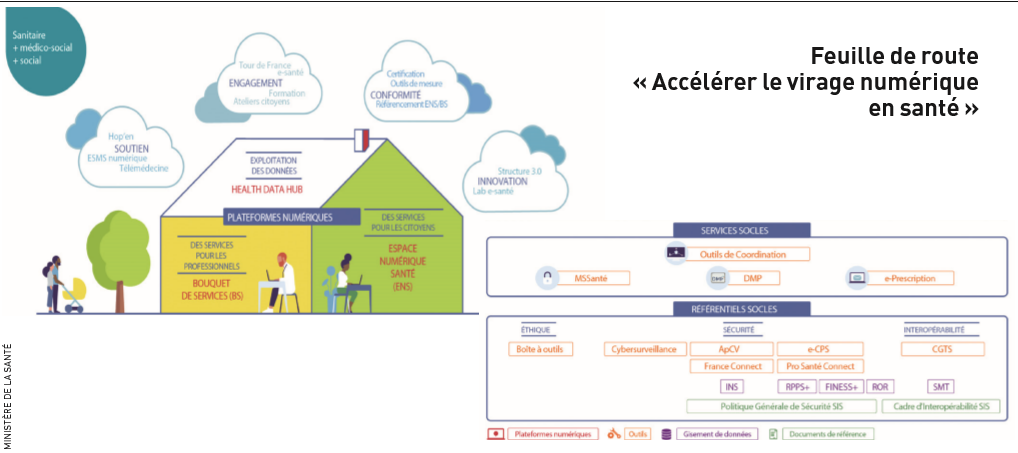
La vision, c’est donc de dire que si c’est l’État qui porte ces infrastructures, c’est aux auteurs de créer, d’innover, de fabriquer tous les éléments à valeur ajoutée. Et c’est ce qui a été présenté à tous les acteurs pendant le Tour de France de la e-santé. On a bien compris que si ça coinçait depuis tant d’années, ce n’est pas par manque d’initiatives des acteurs du terrain mais bien par manque de sens de l’intérêt collectif. L’État-plateforme doit donc jouer son rôle d’accompagnateur et de support. Et tous les acteurs de terrain que nous avons rencontrés étaient d’accord sur ce point.
Clairement ! Je suis sur le terrain depuis vingt ans et je le savais bien. Mais là, tout le monde a dit : « On attendait de l’autorité. » Vous imaginez cela, en France, dans le pays de frondeurs par excellence, qu’on vous dise qu’il fallait quelqu’un qui siffle la fin de la récré ? Mais ce qui a aussi rassuré les acteurs du terrain, c’est que l’État ne va pas tout faire et tout décider. L’État dit qu’il y a des référentiels et des services socles, des plateformes qui contiennent des applications, et il s’arrête là. Et c’est déjà pas mal… Je suis persuadé qu’il ne faut jamais lâcher sur les valeurs. Car on veut du numérique en santé qui soit humaniste, citoyen et éthique. Et que chaque pont qu’on construit soit pensé avec une vision collée au terrain : proche des gens, des aidants, des citoyens, des patients. Le modèle à la française ne sera pas un modèle aussi « big » que les Chinois ou les Américains, mais il peut attirer tous les talents si on lui donne du sens. D’où l’idée notamment de créer, dans les grandes plateformes d’État, l’espace numérique de santé (ENS) pour chaque citoyen au 1er janvier 2022, avec notamment le dossier médical partagé (DMP), une messagerie sécurisée propre et un calendrier. Et en complément, un store avec, par exemple, l’application pour la femme enceinte ou le patient diabétique, le portail patient d’un hôpital… Pour faire partie de ce store, il faut respecter le permis de construire, le service rendu, le respect du RGPD et toutes les précautions d’usage.
Toutes les dates figurent dans la feuille de route, et le premier bilan a été réalisé en décembre 2019. Nous sommes assez obsessionnels pour tenir les dates à la semaine près, notamment pour les 26 actions qui vont s’échelonner jusqu’en 2022. Et on l’envisageait ainsi : 2019, l’année où on pose et décline la vision et la doctrine. En 2020, les projecteurs seront sur les acteurs qui bougent. Ce sera donc l’année du déploiement au sein de l’écosystème. 2021 sera l’année de bascule qui verra le numérique arriver chez chaque citoyen.
La création de la DNS constitue l’action 1 de la feuille de route. Cette délégation, copilotée par Laura Létourneau et moi-même et composée de 16 personnes, coordonne les acteurs, définit les arbitrages sur la partie technique et pilote la mise en oeuvre de la feuille de route tant au niveau national que régional. Les chantiers prioritaires de la DNS pour 2020 seront le déploiement et l’accompagnement des acteurs du terrain, notamment pour la plateforme de test d’interopérabilité qui sera disponible à l’été 2020, l’outil Convergence, les indicateurs nationaux pour évaluer la mise en place de l’e-santé… Nous travaillerons aussi à la question du virage numérique du médico-social pour voir comment y décliner ces 26 actions.
Oui malheureusement ! Ce n’est que depuis décembre 2019 qu’on a un identifiant numérique de santé [un arrêté publié le 28 décembre au JO a approuvé le référentiel « Identifiant national de santé », NDLR]. Et on a encore une carte de professionnel de santé (CPS) plastifiée ! Et jusqu’à présent, il était difficile d’être sûr à 100 % des applications santé qu’on héberge dans notre téléphone. Et quand on parle de parcours de soins, c’est la cata ! Franchement, on n’était pas dans le match…
Pour moi, c’est un manque d’engagement, de vision et de volontarisme politique. Ce manque de prise en main et de portage politique fort, notamment sur la partie technique, a été un vrai problème. D’autant qu’il y a eu beaucoup d’argent investi…
Le premier point de doctrine, c’est de dire que tous ces outils doivent s’inscrire dans cette vision. Prenez un outil de coordination régionale : si une région en porte un, il peut y en avoir d’autres dans une communauté professionnelle territoriale de santé (CPTS). Nous ne disons pas qu’il ne doit y en avoir qu’un – il peut y avoir plusieurs, collés au terrain, aux besoins, aux usages –, mais ils doivent tous s’interfacer avec le DMP, s’appuyer sur une messagerie sécurisée, intégrer France Connect ou Pro Santé Connect… Ils doivent le déclarer et on viendra le contrôler. Si certains logiciels ne le sont pas, ils ne seront pas financés. D’ailleurs, les régions renseignent actuellement l’outil Convergence, qui permet de déclarer sa conformité à la « maison », d’obtenir un indice de conformité et de s’engager sur la date de mise en conformité. On avance également sur l’opposabilité de l’interopérabilité, c’est-à-dire rendre opposable le fait que les logiciels puissent communiquer entre eux. Si aujourd’hui on déclare qu’on va permettre l’interopérabilité, demain il faudra le tester. On va donc lancer, à l’été 2020, la plateforme de test d’interopérabilité.
Des CPTS mais aussi de tout : réseaux ville-hôpital, dispositif de coordination, etc. Les gens ont tendance à dire : pour qu’il y ait inter-opérabilité, il suffit de le dire ! Et moi qui suis ingénieur en informatique, je peux vous dire que ça ne marche jamais ! Il faut avoir construit des bases solides : le code d’urbanisme ne suffit pas, il faut aussi les tuyaux. Et ce qu’on fait aujourd’hui, ça aurait pu être fait il y a dix ans. Mais si on y arrive, vu l’énergie des acteurs sur le terrain, on va parvenir à un vrai alignement des planètes…
Il y a une définition internationale de l’éthique. Et un consensus international, au-delà des cultures, des traditions de pensée, des religions, des principes moraux, qui définit 4 piliers dans l’éthique : la bienfaisance, la non-malfaisance, l’autonomie, la justice – au sens de « juste » et d’« équitable ». On veille donc à décliner ces valeurs morales au numérique en santé. Y faire baigner tous nos outils, la culture, le virage numérique et la transformation qu’on souhaite opérer, c’est essentiel. Un cadre éthique fait pour le professionnel de santé et pour le citoyen. C’est la seule façon de créer la confiance et de convaincre. Et pour embarquer le patient, il faut être sincère. On dit toujours que le patient est « au centre », mais quiconque a été hospitalisé sait que ce n’est pas vrai. Et depuis le début, il existe ce lien paternaliste entre le soignant et le patient. Pour moi, le numérique doit être un outil d’émancipation citoyen. Et pour cela, il faudra du temps, des nouveaux métiers…
Lors du premier Conseil du numérique en santé, en juin 2019 et qui questionne toutes les parties prenantes pour savoir si la stratégie est bonne , on nous a souligné le besoin de formation. Et on a créé un groupe de travail (près de 70 personnes) qui a eu carte blanche pour définir les orientations stratégiques. Le Conseil présentera donc au printemps une feuille de route sur le volet accompagnement et formation, à destination des professionnels de santé et des citoyens.
Je vous dirai une chose : imaginez si nous avions déjà aujourd’hui l’espace numérique de santé ? Imaginez la puissance du dialogue entre les pouvoirs publics et le citoyen, ou les outils qu’on pourrait lui proposer pour qu’il s’autodiagnostique, envoie des alertes, interagisse avec le système de santé… Mais bien sûr, il faut être capable d’entendre ses remarques, ses critiques, ses questions. Car c’est vraiment là qu’on peut améliorer les pratiques. Ce modèle auquel je crois est un modèle de management inversé. Car il n’y a pas d’homme ou de femme providentiel qui viendra résoudre le problème. C’est collectivement qu’on va s’en sortir.