Devant l’histoire clinique, il est important de dépister une dénutrition chez cet enfant, qui présente une diminution des prises alimentaires avec une possible stagnation de la croissance. La première étape va être de le peser et de le mesurer au cours de la consultation et de reconstituer la courbe de croissance staturopondérale à partir des données du carnet de santé.
Technique de la pesée : l’enfant doit être pesé sur une balance adaptée à son âge, allongé ou assis tant qu’il ne tient pas debout. À partir de 2 ans, il pourra être pesé sur une balance classique. Le nourrisson doit être pesé nu en retirant la couche et l’enfant en sous-vêtements.
Technique de la toise : l’enfant de moins de 2 ans doit être mesuré en position allongée à l’aide d’une toise horizontale placée sur une surface plane. La partie fixe de la toise doit être placée sur le sommet de la tête avec l’aide des parents et la partie mobile doit s’appuyer contre les talons en maintenant une légère pression sur les genoux pour obtenir une extension des membres inférieurs. Il faut s’assurer que les épaules touchent la surface plane et que la colonne vertébrale n’est pas arquée. À partir de 2 ans et si l’enfant tient debout seul, il peut être mesuré à l’aide d’une toise murale. L’enfant doit être mesuré pieds nus sans chaussures et idéalement sans chaussettes.
Mesure du périmètre crânien (PC) : il se mesure à l’aide d’un mètre ruban en passant juste au-dessus des sourcils, au-dessus des oreilles et en passant par la partie la plus large de la tête. La mesure doit être réalisée régulièrement de la naissance à 5 ans afin de détecter précocement une anomalie du développement cérébral.
Courbes de croissance : les mesures du poids, de la taille et du PC de chaque consultation sont rapportées sur les courbes de croissance en fonction du sexe présentes dans le carnet de santé de l’enfant. En effet, la cinétique de la croissance est un des éléments primordiaux dans le dépistage de la dénutrition. Il existe des courbes spécifiques pour le poids et la taille entre 0 et 3 ans en complément des courbes entre 0 et 18 ans.
Calcul de l’indice de masse corporelle (IMC) et courbe d’IMC : le calcul de l’IMC se fait en divisant le poids (en kg) par la taille (en m²). Les courbes d’IMC présentes dans le carnet de santé permettent de suivre la corpulence des enfants. À partir de 2 ans, les courbes IOTF (International Obesity Task Force) sont proposées. Les courbes IOTF 18,5 et IOTF 17 représentent respectivement la projection d’un IMC < 18,5 kg/m2 (dénutrition) ou < 17 kg/m2 (dénutrition sévère) à l’âge adulte. Les courbes IOTF 25 et IOTF 30 représentent, quant à elles, la projection d’un IMC > 25 kg/m2 (surpoids) et d’un IMC > 30 kg/m2 (obésité) à l’âge adulte.
Le diagnostic de la dénutrition chez l’enfant se fait par la présence d’au moins un critère phénotypique et un critère étiologique selon les recommandations récentes de la Haute Autorité de santé (HAS).
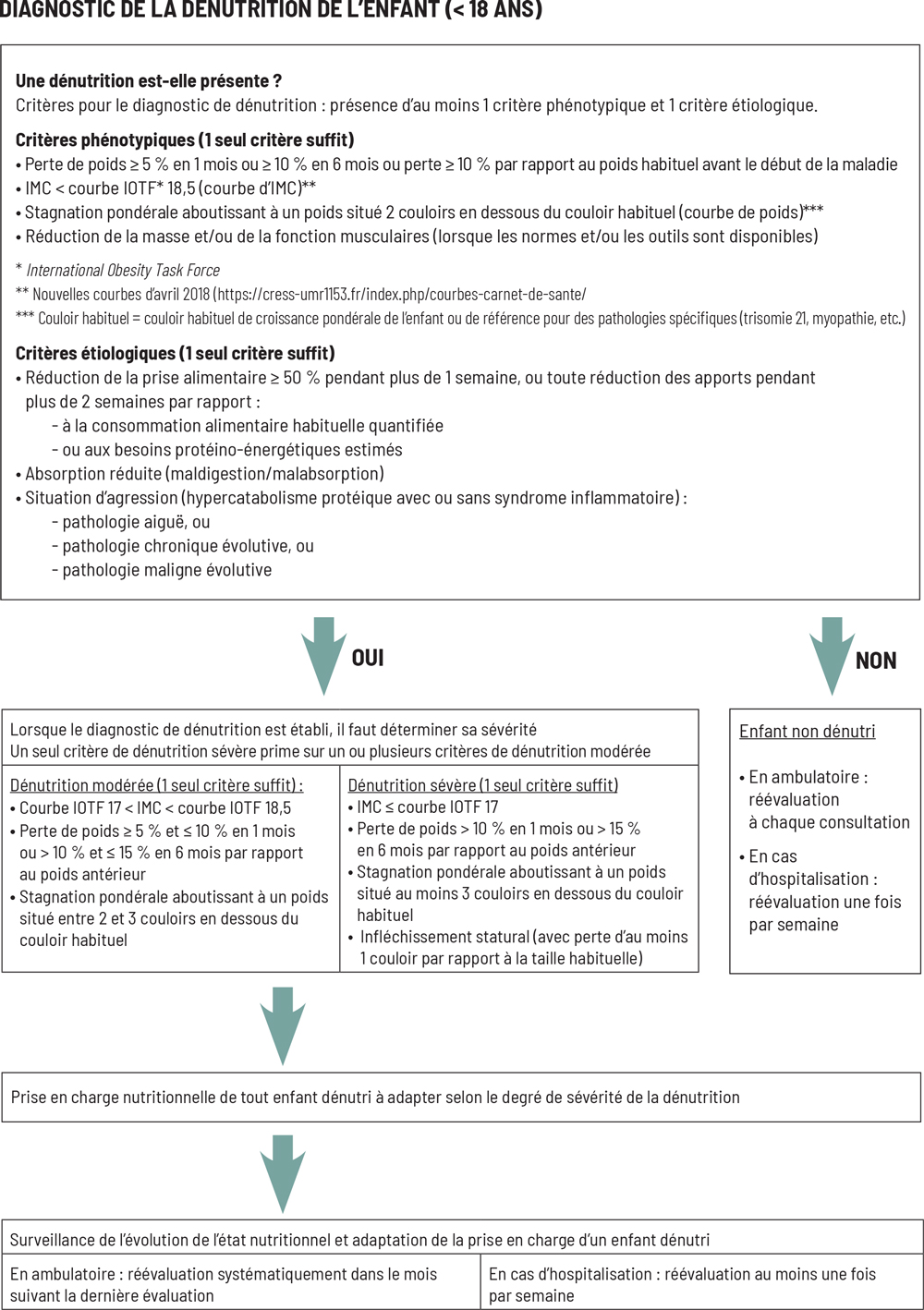
L’analyse de la courbe de Julien met en évidence une stagnation pondérale entre l’âge de 5 et 10 mois, avec un passage de la courbe pondérale de +1 DS à -1 DS, suivie d’un début d’infléchissement de la croissance staturale de la courbe de +1 DS à la moyenne.
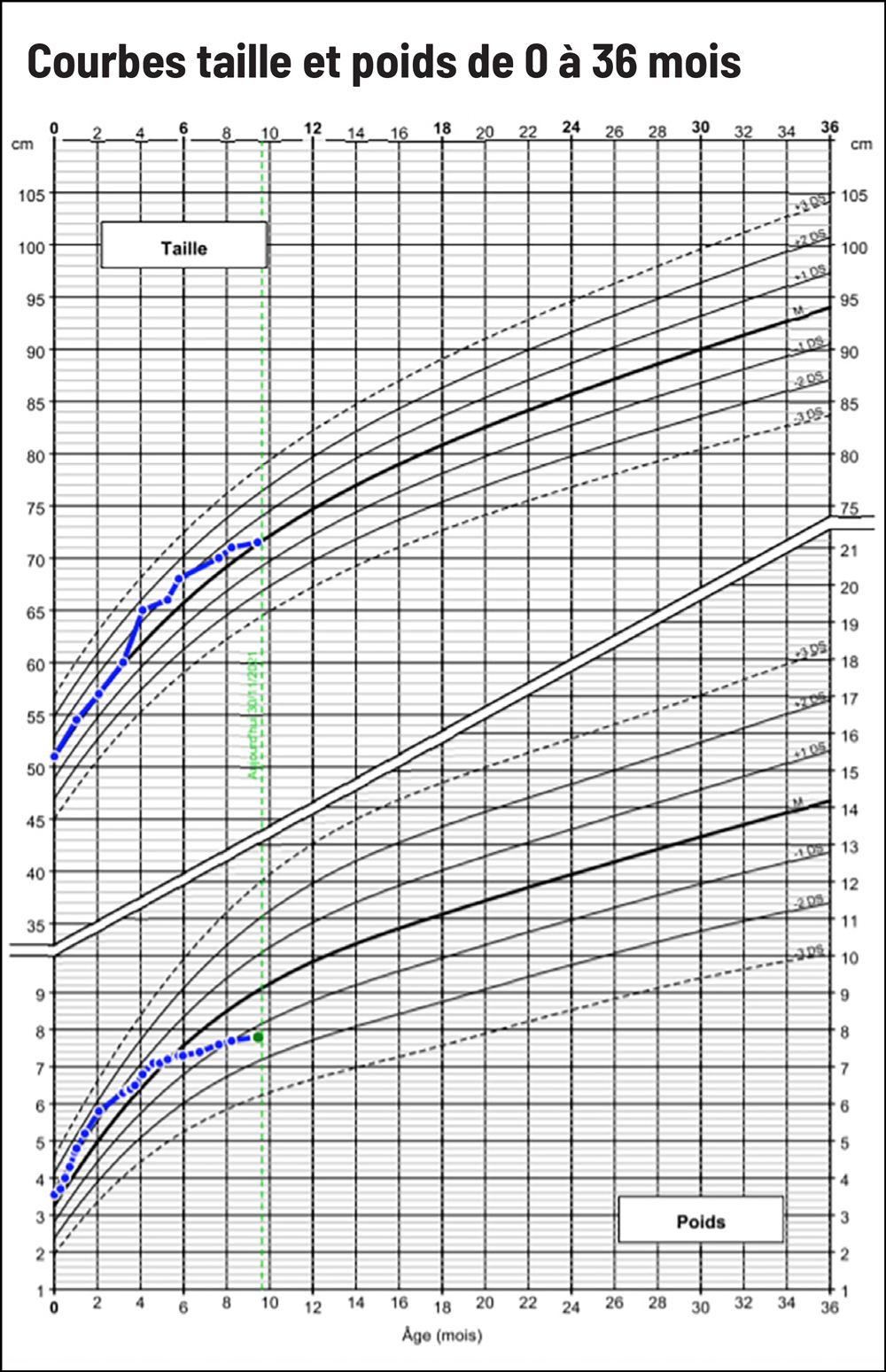
Vous faites donc le diagnostic de dénutrition chez cet enfant devant le critère phénotypique (stagnation pondérale aboutissant à un poids situé deux couloirs en dessous du couloir habituel) et un critère étiologique (réduction des apports pendant plus de deux semaines à la suite des infections à répétition notées dans l’histoire clinique).








