
Douleurs
Prise en charge de l’endométriose
L’endométriose souffre d’un retard diagnostic important. Une dysménorrhée et des douleurs invalidantes doivent y faire penser, et orienter vers l’imagerie.

Douleurs
L’endométriose souffre d’un retard diagnostic important. Une dysménorrhée et des douleurs invalidantes doivent y faire penser, et orienter vers l’imagerie.
Frédérique Perrotte est sage-femme à l’hôpital Saint-Joseph (Paris) et coordinatrice du réseau Resendo.
Mme C., 20 ans, se présente à votre consultation pour des dysménorrhées avec un absentéisme scolaire les deux premiers jours du cycle. Elle décrit également des troubles digestifs (dyschésie), associés à une alternance de constipation et de diarrhée de manière cyclique. Elle a été plusieurs fois aux urgences en raison de douleurs cotées à 8 sur 10 au moment de ses règles. Elle a des rapports sexuels et souhaite une contraception.
Dès l’interrogatoire, il est important d’écouter avec bienveillance les femmes consultant pour des dysménorrhées et penser à l’endométriose dès qu’elles sont associées à un absentéisme scolaire ou professionnel et/ou des symptômes liés aux cycles. L’interrogatoire doit être orienté par la présence éventuelle de facteurs de risque (voir ci-contre).
La patiente a eu ses premières règles à 10 ans et sa mère a toujours eu des règles douloureuses. Ses premiers rapports sexuels sont décrits comme douloureux lors de certaines positions, ce qui lui fait peur dans l’évolution de sa vie amoureuse. Elle décrit également des troubles intestinaux quand elle mange plus gras et sucré.
Les antécédents personnels, familiaux et les facteurs de risques peuvent vous faire penser à l’endométriose. La règle des 6D est un moyen mnémotechnique qui permet de résumer les manifestations cliniques : dysménorrhée, dysfertilité, dyspareunie profonde, douleur pelvienne chronique, défécation douloureuse, dysurie.
Si la patiente n’est plus vierge, vous lui proposerez un examen par toucher vaginal à la recherche de signes évocateurs à la palpation : nodules douloureux au niveau du cul-de-sac de Douglas ou sur les ligaments utérosacrés, un utérus rétroversé et fixé, une masse annexielle augmentée de volume, un pelvis blindé et la mobilisation utérine douloureuse. La pose du spéculum permettra de visualiser des kystes bleutés ou rougeâtres au niveau du col, des nodules bleus au niveau vaginal.
Un toucher rectal peut être utile s’il existe une atteinte postérieure mais ne sera pas réalisé en première intention. Le diagnostic repose sur l’imagerie : s
la patiente est vierge, on prescrira une imagerie par résonance magnétique (IRM). Pour Mme C., l’échographie endovaginale réalisée par un échographiste référent permettra de faire le diagnostic formel ainsi que la cartographie des lésions. Le côloscanner et l’écho-endoscopie rectale n’ont leur place que dans le contexte d’un bilan préopératoire d’une atteinte digestive avérée. Le premier fait l’inventaire multicentrique et/ou multifocal digestif, et le second précise l’atteinte et les risques de stomie.
Définition : l’endométriose est un développement ectopique de cellules endométriales en dehors de la cavité utérine.
C’est une pathologie bénigne, chronique, inflammatoire et hormonodépendante qui concerne environ 10 % des femmes en âge de procréer, de la puberté à la ménopause (la prévalence est mal estimée dans la population générale). Elle se traduit par la constitution de foyers hémorragiques responsables d’une réaction inflammatoire chronique. Le dépistage systématique n’est actuellement pas recommandé.
Physiopathologie : sept théories existent pour expliquer l’endométriose. Les deux principales sont celle de Sampson avec un reflux de fragments endométriaux à travers les trompes lors des menstruations (régurgitation tubaire, 1927), et celle d’une dyscontractilité utérine (Leyendecker, 2009). Cette dernière permettrait de rendre compte des formes intra- et extra-utérine de la maladie.
Il est fondamental de ne plus parler en termes de grade mais de localisation anatomique et de bien expliquer à ces femmes qu’il n’y a pas de corrélation anatomo-clinique. Une endométriose minime à l’imagerie peut être extrêmement invalidante et provoquer de fortes douleurs.
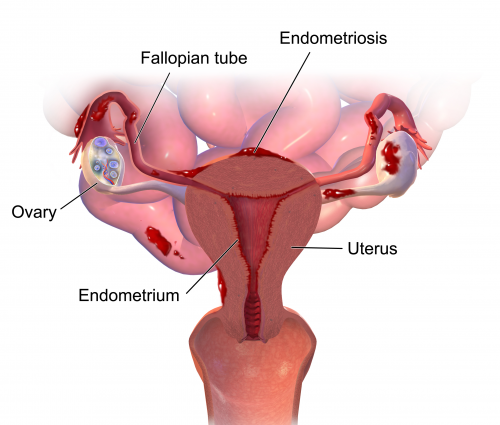
Localisations : elles sont au nombre de 4 :
– l’endométriose superficielle ne traverse pas le péritoine (sous-corticale ovarienne par exemple) ;
– l’endométriose annexielle : trompes (hydro- ou hématosalpinx) et ovaires (endométriomes) ;
– l’endométriose profonde sous péritonéale antérieure ou postérieure (ligaments utérosacrés, torus, cul-de-sac vaginal postérieur, vessie, uretère et le tube digestif) ;
– l’adénomyose qui correspond à une atteinte utérine.
Les localisations en chiffres : utérus 70 %, ovaires 50 %, ligaments utéro-sacrés 50-70 %, localisation digestive dans 12-37 %.
Facteurs de risque :
– composante génétique : endométriose familiale (risque multiplié par 5 si antécédents au 1er degré) (NP2) ;
– climat hyperestrogénique ;
– puberté précoce (< 12 ans) ;
– nulli- ou paucigestité ;
– règles abondantes et longues associées à des cycles courts (ménorragie, pollakiménorrhée) ;
– maladies auto-immunes (essentiellement la maladie de Crohn, maladie de Hashimoto, MICI, maladie rhumatismale chronique inflammatoire…) ;
– indice de masse corporelle faible (femmes grandes, minces), cheveux roux.